Conseils post-opératoires
Une gestion post-opératoire de qualité nécessite des réponses aux questions que chaque patient peut se poser; or, le temps de la consultation post-opératoire doit se consacrer aux conseils principaux pour ne pas se noyer dans une liste d'informations . "Trop d'informations tue l'information". Cependant , lorsque l'on se pose une question pratique et qu'elle n'a pas été abordé , on souhaite légitimement avoir une réponse rapide pour ne pas s'angoisser. La secrétaire ou le médecin traitant peuvent vous aider le plus souvent et le chirurgien vous répondra dès qu'il le pourra. L'informatique permet aussi de participer à cette information.
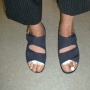
1 - Le pied est gonflé ( oedématié) :
La prévention du gonflement passe par la surélévation des pieds "plus hauts que le coeur" à pratiquer régulièrement en post-opératoire selon la tendance ou non que les pieds ont à gonfler et ceci pour une durée minimale de 15 jours . Attention , ceci est contre-indiqué si vous avez une artérite.
On vous prescrira des médicaments contre l'oedème ou veinotoniques et de la glace à mettre sur les chevilles car si vous levez bien les pieds , l'hématome (le bleu) apparaîtra au niveau des chevilles vers 2 à 3 jours après l'opération. Par contre, si les orteils sont gonflés et bleus, c'est que vous n'avez pas assez levé les pieds !
Peut on mettre des chaussettes ou bas de contention ? Il ne faut pas mettre des chaussettes de contention standards car l'avant-pied serait comprimé mais des chaussettes spéciales moins compressives au niveau de l'avant-pied (Soleg pour l'homme, Varisma pour la femme). Les chaussettes ouvertes ne sont pas recommandées car la doublure de l'ouverture comprime le pied .
Peut on faire des massages pour combattre le gonflement ? Oui , le drainage peut se faire à partir de la cheville vers la jambe sans toucher au pansement. La mobilisation active des orteils et de la cheville participe au retour veineux.
Doit on prendre des anticoagulants contre la phlébite ? Le risque de phlébite est de 0,22 % à 0,5% pour la chirurgie de l'avant-pied donc faible. Cependant ,si vous avez des facteurs de risque ,un traitement vous sera prescrit pour au moins 10 jours. Ceci n'empêche pas complètement le risque de phlébite et toute douleur anormale du mollet doit amener à consulter rapidement.
2 - La douleur.
La douleur post-opératoire n'est pas une fatalité dans la chirurgie de l'avant-pied malgré tout ce que l'on entend dire; cependant elle existe et doit être traitée.
Un protocole antalgique post-opératoire vous sera prescrit ,cependant celui-ci doit faire l'objet d'une balance bénéfice -risque : il doit être efficace sans trop d'effets secondaires .
Aussi , s'il n'est pas efficace ou vous donne des effets secondaires , il faut le modifier et pour cela consulter un médecin.
Parmi les médicaments qui vous serons prescrit, il faut retenir les caractéristiques principales suivantes:
l'apranax et le biprofénid sont des anti inflammatoires et peuvent conduire à des brulûres d'estomac; un protecteur gastrique vous sera prescrit dans ce cas mais il faut savoir que certaines personnes ne peuvent prendre cette famille d'antalgique à cause du risque d'ulcère d'estomac.
La lamaline comporte de la caféine et de l'opium. Elle n'est pas conseillée en cas d'insomnie avec le café.
l'ixprim est un antalgique de classe II qui conduit parfois à des malaises.
La codéine (efferalgan codéiné et codoliprane) donne parfois une constipation mal tolérée.
L'arnica en granule homéopathique atténue les hématomes à l'origine d'une composante de la douleur.
l'acupan est un antalgique en ampoule versée sur du sucre, utilisé en cas de douleurs vives juste après l'intervention.
La glace (Cold pack ou sac de petits pois congelés) est un bon antalgique presque toujours bien toléré . Il faut faire des séances de 15 à 20 minutes et pas davantage pour ne pas provoquer une vasoconstriction (fermeture des vaisseaux sanguins ).
La douleur est parfois difficile à traiter car des causes particulières peuvent la provoquer . Elle peut être due à une infection ( douleur lancinante comme une rage de dents surtout la nuit ), à une allergie au fil ou au pansement (douleur lancinante avec démangeaison, vers 15 jours 3 semaines si allergie au fil), à un hématome comprimant un nerf sous-cutané (décharges électriques de temps en temps avec perte de sensibilité), à une algodystrophie (pied gonflé violacé le soir ,avec parfois transpiration excessive souvent suite à un stress), à un pansement trop serré (impression d'étau),...
Chaque cause nécessite un traitement particulier , c'est pourquoi il ne faut pas hésiter à consulter rapidement au moindre doute car le pansement doit parfois être enlevé pour comprendre l'origine de la douleur .
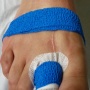
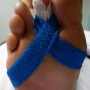
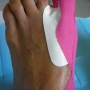
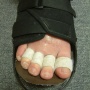
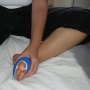
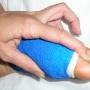
3- Le pansement .
Le pansement de l'avant-pied est particulier par le fait qu'il s'agit d'un pansement pour protéger la cicatrisation en même temps qu'il permet le maintien des orteils et de l'avant-pied. Il sera donc réalisé par des personnes qualifiées. Le pansement est en général gardé de 3 à 4 semaines.
La pansement est donc changé à fréquence très espacée de 8 à 15 jours en cas de strapping uniquement, sinon tous les 2 à 3 jours.
Le maintien de l'avant-pied permet de limiter l'écartement des cicatrices avec l'appui. Les orteils sont orientés dans une position de réaxation et d'abaissement selon les rétractions tendineuses ,cutanées ou dans la chirurgie percutanée, selon l'orientation que le chirurgien souhaite donner aux os qui ont été sectionnés. La conservation de ce strapping est donc très importante sous peine de perdre en résultat.
Les fils sont ils résorbables ? Oui , le plus souvent avec une résorption entre 3 et 6 semaines qui occasionne parfois des démangeaisons. Le vicryl (fil profond) et monocryl (fil cutané transparent) sont des fils à résorption lente autour d'un mois. Il est souhaitable d'enlever la partie qui dépasse à chaque extrémité lorsque le pansement est arrêté pour autoriser la douche. En cas de désunion liée à la pression du fait l'appui sur le pied, le maintien par des stéristrips est très efficace.
Comment ne pas mouiller le pansement? On peut mettre un sac plastique, un protecteur de type Hydro 31 ou certains utilisent du cellophane . Si le pansement est mouillé , il faut impérativement le changer sinon la plaie va macérer avec parfois de la nécrose cutanée ; ce qui conduira à faire les pansements plus longtemps avec parfois un cicatrice moins jolie. Les pansements hydrocellulaires/ Biatain sont de véritables éponges.
Pourquoi le strapping est si important dans la chirurgie percutanée?
La chirurgie percutanée consiste à couper les tendons ou les os à travers de petits orifices pour diminuer les risques liés à la cicatrice. De ce fait ,les coupes osseuses ne sont pas tenues par du matériel (vis , broches,..) et le positionnement des orteils est maintenu par les bandages strapping jusqu'à consolidation. Il est donc impératif de garder le strapping et si celui-ci présentait un problème ( pansement trop serré , pansement mouillé ,...), il faut impérativement le changer par un professionnel formé à cette technique.
Que faire si le bandage occasionne une douleur par serrage excessif?
Il arrive que le pied gonfle dans les 48 heures après l'intervention, ce qui entraîne des douleurs lancinantes souvent même des orteils non opérés.
Vous pouvez alors découper le bandage sur tout le côté extérieur pour le détendre .
Si le soulagement n'est pas obtenu, il vaut mieux revoir le chirurgien.
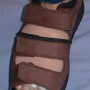
4- Les chaussures .
Des chaussures spéciales vous sont prescrites pour la période post-opératoire immédiate pour pouvoir vous déplacez sans cannes pendant 2 semaines (névrome de Morton) à 2 mois ( blocage du gros orteil ou arthrodèse ). Ces chaussures permettent normalement une décharge de l'avant-pied et il n'est pas nécessaire de marcher sur les talons ce qui vous obligerait à mettre vos orteils vers le haut et donc en mauvaise position .
N'oubliez pas que l'objectif de l'intervention est d'obtenir un bon appui des orteils au sol.
Combien de temps peut t'on marcher ? Selon la sensation des pieds en position debout , les douleurs et le gonflement de 15 à 30 minutes au début plusieurs fois dans la journée. Vous pouvez faire un peu de cuisine ou manger à table normalement assise, par contre , vous ne pouvez faire ni les courses ni le ménage pendant au moins 1 mois .
Après la chaussure de décharge , vous pourrez mettre des chaussures adaptées à la douleur et au gonflement : soit des tennis larges ( New Balance ,...) ou des chaussures préconisées en cas de gonflement important ( type II de Barouk par exemple Morphée ou Maia).
Quelles chaussures peut on mettre après la chirurgie?
Pour mettre des chaussures normales , il faut compter 3 mois au moins ( jusqu'à 4 cms de talon) et pour les talons hauts 6 mois à 1 an . Les escarpins à talons hauts peuvent être portés pour une soirée ou la danse de salon mais il n'est pas conseillé de les porter tout le temps!
Les mules ou les sabots qui ne tiennent pas le talon sont par contre déconseillés car ils entraînent des griffes des orteils surtout le 2ème orteil.
Les chaussures avec des velcros permettent après la chaussure de décharge d'adapter la chaussure au pied gonflé (variation dans la journée).
5 - La rééducation.
Il s'agit surtout d'une autorééducation, c'est à dire que vous devez mobiliser vos orteils et votre cheville vous-même pour faire travailler les muscles qui vont orienter les orteils vers le sol.
Elle est donc passive (vous mobilisez le gros orteil avec l'index la main du même côté) et active (vous mobilisez l'orteil avec vos muscles sans mettre le doigt). La position en tailleur permet de décontracter les tendons du dessus du pied qui limitent les mouvements vers le bas des orteils.
Cette mobilisation des orteils doit être renouvelée au moins 3 fois par jour pendant 10 minutes minimum.
Le strapping ne doit pas empêcher la mobilisation des orteils mais au contraire aider à bien positionner ceux-ci au sol.
Pour une bonne rééducation , il ne faut pas trop de douleur ni de gonflement bien évidemment : il faut donc les combattre en premier.
La rééducation chez un kinésithérapeute doit être envisagée en cas de gonflement persistant ou de raideur articulaire.
A partir d'un mois , la marche pieds nus doit permettre d'obtenir un bon appui axé des orteils au sol . La qualité du résultat dépend principalement de ce critère notamment le risque de récidive après chirurgie d'un hallux valgus ou les douleurs secondaires de l'avant-pied .
Il faut impérativement éviter de marcher sur le bord externe du pied par crainte d'abîmer la zone opérée : non seulement la coupe osseuse est plus stable lorsqu'on appui bien sur le gros orteil mais le fait de tourner le pied vers l'extérieur avec le gros orteil peut le faire se dévier .
Le gonflement du gros orteil donne le même effet , c'est pourquoi il faut tout faire pour l'éviter .
Que faire si le gros orteil tend à se dévier ?
Dans les mois qui suive l'opération, la tendance à dévier est souvent liée à un déséquilibre des muscles du gros orteil. On peut donc maintenir l'orteil par un strapping, une orthoplastie réalisée par le podologue ou un écarteur de nuit type Valguloc.
Enfin, certaines désaxations de l'arrière-pied et surtout le pied plat amènent à appuyer sur le bord interne du pied ,ce qui peut dévier le gros orteil: il faudra alors mettre une semelle orthopédique pour maintenir l'axe de l'arrière-pied.
Il ne faut pas faire de pointe des pieds avant la consolidation osseuse, c'est à dire au moins 3 mois (pas de talon hauts , pas de position accroupie ).
Il ne faut pas prévoir de voyage avec excursion ou de sport sollicitant les avant-pieds ( course à pied , randonnées ,danse de salon,...) pendant 3 mois après l'intervention
La reprise du travail dépend de l'activité: 1 mois 1/2 pour les sédentaires à 2 mois 1/2 au moins en cas de port de chaussures de sécurité.
La conduite automobile n'est possible qu'à partir d'1 mois sauf voiture automatique parfois.
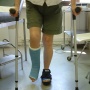
6 -l'immobilisation par une botte en résine.

Certaines interventions concernant le médio-pied, l'arrière-pied ou la cheville nécessitent une immobilisation stricte pendant une période allant de 3 semaines à 2 mois. L'intérêt de la résine est d'être parfaitement adaptée à la déformation à traiter en permettant un positionnement sur mesure. Cependant, un gonflement trop important du pied peut conduire à une insuffisance de positionnement; ce qui peut être préjudiciable pour le résultat. On peut donc être amené à changer la résine pour contrôler la cicatrisation mais aussi pour améliorer le positionnement du pied et de la cheville.
Pour les interventions qui peuvent conduire à un gonflement post-opératoire important, un plâtre fendu est mis en place temporairement pour 3 à 4 jours , le temps que l'oedème se constitue. Une résine fermée peut alors être réalisée sur un pied gonflé sans risque de compression majeur. L'intérêt de fermer la résine réside dans une action de contention de l'oedème comparable aux chaussettes de contention. Il faut d'ailleurs se méfier de l'apparition ou d'une aggravation de l'oedème après l'ablation de la résine. Malgré tout, il est essentiel de surélever le pied pour éviter une augmentation du volume du pied .Toute douleur de compression sous la résine nécessite de surélever davantage le pied et si la compression ne se lève pas, de consulter en urgence soit la clinique soit, si vous êtes loin, un service d'urgence hospitalier pour bivalver la résine (il faut enlever une languette de résine car l'élasticité de la résine fait qu'une simple fente ne décomprime pas).
La résine ne doit pas être mouillée surtout s'il y a des cicatrices opératoires. La douche est possible à condition de protéger avec un sac plastique hermétique ou un matériel isolant que vous trouverez en pharmacie.
Dans certains cas, une botte de marche est préconisée. L'intérêt réside dans la posibilité de refaire le pansement et de limiter le risque de compression si le pied gonfle. Par contre, la mousse de protection augmente le risque de transpiration surtout l'été. Par ailleurs, il y a toujours le risque que la botte soit enlevée malgré les consignes du chirurgien.
Toute douleur anormale sous le plâtre nécessite de consulter. Il peut s'agir d'une infection post-opératoire, d'une allergie aux fils ou au pansement, d'un point de compression avec constitution d'une escarre ou d'une nécrose cicatricielle , d'un hématome ou d'une algodystrophie parfois.
Une démangeaison sous le plâtre peut nécessiter de prendre des anti-allergiques mais surtout ne pas utiliser une aiguille à tricoter sous peine de faire une plaie qui peut s'infecter.
Les pansements hydrocellulaires ont l'avantage de protéger la cicatrisation et d'absorber le sang ou les sérosités cicatricielles. Cependant, toute douleur anormale doit conduire à enlever la résine pour s'assurer de la qualité de la cicatrisation.
L'appui est parfois autorisé sur la résine mais il ne faut pas appuyer directement sur la résine qui se détériore rapidement. Une chaussure à plâtre est alors prescrite , ce qui facilite aussi le déroulement du pas.
Lorsque l'appui n'est pas autorisé , l'utilisation de cannes anglaises, de béquilles axillaires , d'un déambulateur ou d'un fauteuil roulant est recommandé. L'utilisation des cannes anglaises nécessite un apprentissage qui sera réalisé par le kinésithérapeute lors de l'hospitalisation.
Le fauteuil roulant peut poser des problèmes de circulation à votre domicile et il faut parfois prévoir des aménagements avant votre retour à la maison. En cas de difficultés pour le retour à domicile , un séjour en centre de convalescence peut être envisagé jusqu'à récupération de votre autonomie.
L'immobilisation entraîne un risque de phlébite (caillot dans une veine de la jambe). Un traitement anticoagulant est prescrit pour la durée de l'immobilisation plus quelques jours le temps de récupérer l'appui.La mobilisation active des orteils et la contraction volontaire du mollet aide au retour veineux et limite la fonte musculaire liée à l'immobilisation. Parfois, des crampes liées au repos musculaire sont calmées par la rééducation.